 ��������
��������
�������ƣ��������ط��Ի��������Զ�˵��������ֱ���²������в�����������м����Է���ά�����ߣ�����Ŵ����ػ������������ӵĴ�������ֵ���о�����������Ⱦ��ijЩҩ���Ƿ��뱾���ķ����йأ������ٴ����в�ѧ�ĵ������о�������ȷ�����ڲ��ֲ��˳����������壬����ëϸѪ�ܱ��������߸�������������������������Լ�����
IPF�ķ������̿��Ը���Ϊ�����ס���ʵ�����˺���(����ά��)������Ҫ���ڣ���10�������ٴ������о��ͷ�������ѧ�Ľ�չ���Ա�����������֢�������˽�һ����ʶ��
1.������ һϵ���о�������IgG����������ص����ã�Ҳ���ܳ�Ϊ���߸������һ���ֶ������ڷ��ݾ���ϸ��(AM)���棬ʹAM�����֮һϵ�е���֢�������÷��������AM�ɲ���������ά��������(FN)��FNΪ����ϸ����������ϸ�����������ӣ�ʹ��Щϸ����Ѫ���������������ڣ��ٷ������ף��ڷ��ݾ���ϸ��Դ����������(AMDGF)�ͻѪС��������������(PDGF)������´�ʹ����άϸ��(F6)���ƣ������ͷ��ڽ�ԭ��FN�����ڼ��ٻ���ʧ������FN����Ϊ
�ط��Է���ά�����ڡ�
IPF���ߵķ��ݹ�ϴ(BAL)Һ��������ϸ��(PMN)�����Ը���������Crystal�����������������ϸ�������۵㡣�о�����PMN�����ͷ�����������ǿ������ø�����ã�����IPF�����жԷ�ʵ�����������á�
�о������֣�IPF��BALҺ��PMN��ֵ���ߵĻ��߶�����֢��չ�ڡ����ڲ������ڻ�����BALҺ��PMN��ֵ�ɲ����ߡ�
�����߱�����IPF���ڻ��ߵ�BALҺ���ܰ�ϸ���ɸߴ�32%(����Ϊ10%����)�����ڲ�������IPF����T�ܰ�ϸ����Ϊ6%����PMNΪ23%��BAL���ܰ�ϸ�����������֯�걾�з��ݼ�����ܰ�ϸ�������γɵ���֢������ء��෴�������֯��ά���������γɳʸ���ء����ǣ���������Ϊ���γɷ���ά��֮ǰ���ܰ�ϸ���ۼ����������˷���֯�����á��о�������T�ܰ�ϸ�����ɽ鵼ϸ�������ã�ֱ���ƻ���ʵ�ʡ�Ҳ��ѧ�������һ�ֽ��ͣ��ܰ�ϸ��Ҳ������Կ���ά�����ã�����ά����չʱ��BALҺ���ܰ�ϸ����Ŀ�ӽ�������ѧ���о�30��IPF��BALҺ���ܰ�ϸ����PMN���ߣ����20/30�������ȶ��ٴ�ָ�����ƣ�10/30��������۲���10������������������Էι���(VC��TLC��DLCO)�ı䡣BALҺ����������ϸ�����ܰ�ϸ�����ٴ�ָ��ͳ��ѧ�����������ܰ�ϸ������������ϸ�������������ٴ�״�����ƣ�Ԥ��Ϻá���Ϊ������ϸ��������ζ�Ž������ά���Ρ�
2.
������ �����Է�ʵ�ʵ���֢��ɹ㷺
��������IPF������ռ��Ҫ���ڡ����������������Ŀǰ��֤ʵ������Ҫ�����������ʡ��AMϸ������ϸ���ͷų�������7��13������Щ�����ɻ��Ƿ�ʵ����������Ƥϸ����ǿ�������ʣ�����ø�ؿ�����������ϸ����Դ�Ľ�ԭø������������øҲ��ֱ���ƻ�����֯��ϸ��𤸽����(adhesion molecules)��ƽ����(intergrins)�����á���������ϸ������ѧ�о���һ����Ҫ��չ��ʾ��֢ϸ��(�ܰ�ϸ������ϸ��)��Ѫѭ��������֢���������˰�ϸ����𤸽��������Ҫ�����á�
���������������Ŵ����ز��룬ͬһ�����Ա��2��4�˽Է�����ż�б�����
�������ö��ֵ���¡�Ͷ��¡����Ի��ߵķλ�����֯����������֯��ѧ�о�������Tϸ�����������Ⱥ�ڷ��ݸ������ʡ��ܰ����ݵ��ܱߺ���ά�����������࣬CD8��ԼΪCD4����1.5����CD4����ɷ���֯���ˡ�
3.�������� ��
��������ͬʱ�����ӵ�������Ҳ�ڽ��У���������ϸ�����������ʳɷ��������࣬��ԭ��л���쳣������ά�����̳�����չ���Է��ѷθ��ա�
��ԭ��лʧ������ԭ�����Ƿλ�������Ҫ�Ĺ��ɳɷ֣�ռ��ϸ�����ֵ�60%��65%��IPF������֯�н�ԭԼռ70%�����ܽ�ԭ�������߲����ԣ�����ԭ���ͺ͢��͵��ĺϳɺͽ������������������ڽ�ԭ���ͺ����������ӣ��没�̽�չ�ɼ���������ͱ�ֵ���ߡ�
����άϸ�����������ǿ��IPF���߷α걾��ʾ����άϸ����Ŀ�������࣬ͬʱ����Ҳ�б仯�����ڳ���άϸ���쳣�������¢��ͽ�ԭ�ϳɺ͢��ͽ�ԭ��������IPF�����еĹؼ����ڡ�
IPF�ķ�����Ϊ���ӣ�������Ҫ������δ�������д������������о�������Ȼ������ij�ֳ������ڵĿ�ԭ�����ʵĴ̼��£������ܰ�ϸ���ۼ������ײ�������ijЩϸ���������-�����ص������£�ͬʱ�������߸�����һ��ʹAM������AM������ϸ���γɷ����ף���ɽ����֯����Ƥ����Ƥϸ���Ĺ㷺���ˡ���AM�ͷ��������ӵ������£�����άϸ���쳣�����ͻ����ԭ��л�쳣��һЩ���Ƴ���άϸ�������ijɷֲ�������F6(����άϸ��)�������ƣ���ά�����Ͻ�չ������ƽ����ϸ������������Ѫ�����ۼ��������ķ��ݹ��ܵ�λ�����γɴ�Ƭ����֯���ʷ��ѷθı䡣
������IPF�IJ����ص�Ϊ�Է������ݱ�Ϊ��������ά���Ĺ��̡�
4.����걾��� �����ͷ������С������ʧȥ�����������Ľṹ���������С��Ӳ����Ƥ���α���ֲڣ��д�С���ȵ�����ͻ���α��档���沼���Ұ�ɫ��ںͰ���ɫʵ�䣬���ںϳɴ�Ƭ������״�㷺�ֲ���
5.���� ���ڷ���ǻ���н�Һ�����������Ƥϸ������ҪΪ���ͷ���ϸ������������ϸ������ϸ�������ݱ�����Ѫ�����ţ�������ϸ�����������������没���չ������ǻ�ڵ�ϸ���ɷ����٣���������������ݱ��ڳ��������Ĵ�����άϸ������ԭ��ά��ƽ����ϸ�������ڷ�����Ŀ���Լ��٣������������϶״������ķ��ݿ�϶��ϸ֧�������Ŷ��γɷ��ѷΡ�
������ָ�������������У�����ʵ�״�ֲ�����ͬ�εIJ�����ڲ�ͬ��λ���֡����⣬Լ��10%��IPF���߿��ܷ����ΰ���ֵ��ע�⡣
 �ٴ�����
�ٴ�����
�ٴ����֣�IPF��ɼ��ڸ������䣬��ƽ������50�����ϡ�
1.֢״ �����Լ��صĺ�������Ϊ����Ҫ֢״��ռ84%��100%���������ѵĽ�չ�ٶȳ����˶��죬һ�����������ܲ�ȫ��Ӱ������1��3�ꡣ
��һ����֢״�Ǵ̼��Ըɿȣ�����Ϊ���ء����зβ���Ⱦʱ���з��ȿ��̵��ŧ̵�ȡ������з�����ηʳ�����ݵȣ���ʱҲ���ֹؽ�ʹ��
2.���� ������ǻ�Գ�����С���ز���ƽ��������̧�������������·β��������������ߵ��ı�����(Velcro����)����״ָ��ֺ���ֽ��硣���ڳ���ȱ���ͷ�礣����ƶ�ȱ���ĸ��Ʋ������ԡ������в��Ի�����λ��������ֱ��ʱ���ʼ��������Ѽ�����ص㣬������������ȱ����Ȼ��ͬ��
 �����������
�����������
����������飺
1.�ز�X��ƽƬ�仯 ����IPF���߿���ʾ˫�·�Ұ��ģ����ĥ�������ܶ�������Ӱ����ʾ�����Խ����Բ��䲡��������Ϊ������X���������֡��没�̽�չ����Ұ�ڳ�����������״������������ϸ������������״Ӱ����������ִ������ʹ����ƣ������ݱ�����ϸ֧���ܴ������ų���״����Χ��������ά�����֯����ʱ����Ƭ�ϼ����ַ��ѷΡ�
�������ݸ����������ܰͽ��״���Ĥ�����ַ���������δ������ѳ������ء�
2.�ز�CT ����CTû����֯�ṹ�ϵ��ص����ҷֱ��ʸߣ�������CT��Ӧ����IPF����ϣ������Ǹ߷ֱ���CT(HRCT)����Ч������������Ƭ�ͳ���CT��HRCT�ɷ�����Ƭ�����쳣���ֵķ��ڼ�������ά�����������ڷ����������̬���ֲ������س̶ȡ�HRCTӦ��ѡ����ɨ�裬һ����3�����棬����������ˮƽ�����ֲܷ������1cmˮƽ���ɴ���3����Ұ����IJ���������Լ��ٷ��������HRCT�����ֲ����������ı䣬��������С��ǻ�������ְ�Ƭ״������������ģ����Ӱʱ����ӳ��֢����Ļ�ԣ�СҶ����Ĥ����Ҳ��IPF��һ�ֳ�����������CT�������ʾ�ݸ�����Ĥ������һЩ���ַ��˴��ļ��ʲ��ṩ������ϵ����ݡ�
CT�ɿ���С���н�ں������Ӱ����ʱ�ɿ�����Ƭ״���ܶȲ�����пɼ���Ť����£�����ź�����֧����Ӱ�����ڳ��ַ��ѷΡ��ڴ�Ƭ��ά�������ɼ������Է����ף�����Ϊ�ֲ������������Ѫ��Ӱϡ�衣��Ĥ�����������������·����Գ������Էֲ���
3.�ι��ܼ�� һ�㳣��ͨ�����ܲⶨ�ɷ����й�������ͨ�������ϰ����е������������������������Լ���������а�����IPF�ι��ܼ��Ϊ������ͨ���ϰ�Ϊ������
 �������
�������
������ϣ�
1.�����֯��������̷��Է���ά�� ��ӲƤ�������ʪ�Թؽ��ס�
ϵͳ�Ժ���Ǵ�������Խ����֯����������ۺ����ȡ��̷��Էμ�������ά�����ٴ�֢״��X�ߺͷι�����IPF��ȫ���ƣ��䲻ͬ���Dz���ͬ�������֯�������������ƺ���ά����ֹ֮ͣ��չ�����ȶ�״̬����������֯���������з�����ֲ�ͬ���������Լ����ֲ�ͬ�����������Ϳ��巴Ӧ��
2.������ϸ֧�����װ�����Է���(Boop) Boop����֢״����Ϊ�Ǽ��Ժ������ѡ����ԡ����ȵȣ������ϻ�������������β�����˺���������ٳ�����״ָ��Ѫ���죬�ι���Ϊ������ͨ���ϰ���X����Ƭ����Ϊ�������ͣ�һ��Ϊ���λ�����������״��Ӱ��ΪС��ڼ�����Ӱ�������ѷΣ����ݻ���������һ��Ϊ���ζ��Ƭ״��Ӱ���ʽ����ͣ�Ҳ�ɳʴ�Ҷ�ֲ���ë����״��Ӱ�ڲ��ֲ����������Ե��ص㡣ȷ����Ҫ�λ���֯��顣�䲡���ص�Ϊ���ݣ����ݹܴ��ڿ�������ѿ��֯�����ݱڰ�������֢�����Ե���ϸ��Ϊ�������������е�����ά�����Ա������ݽṹ���ò��ٴ�֢״�ɴ���������Ե����غ���������������˥�ߡ�X����Ӱ����ȶ�����Ӱ���μ��ʸı䣬������������Ч��Ƥ�ʼ�����Ч���롣
3.
���ݵ��׳���֢ ���ȵ�
���ݵ��׳���֢���ٴ��ϳ��ֿ��Ժ����صĺ������ѣ�������ں���˥�ߣ����ص��ǿȴ�����ĭҺ��̵���մ����ٺ�����̵�ͷ���֯���ɼ���
4.�ν�ڲ� ��ڲ��ĵڢ��ڣ����ֲ��˿��з���ά�����֣����ٴ�֢״�������������غ������ѣ�����״ָ���֣��ٴ�Ԥ�����ã���֧����죬X��������������������ϡ�
5.ҩ���Է���ά�� �罵Ѫѹҩ������ҩ����
����ʧ��ҩ��ɵ��·���ά�������ٴ�֢״���ᣬͣ��ҩ�����ά��ֹͣ��չ��������ù�����·���ά��������ɼ�����������������Ч��ͣҩ�ɸ�����
 ����
����
���ƣ�һ��ȷ��ΪIPF�����ۼ��ԡ����ԡ����ڻ����ڲ��ˣ���Ӧ���ȿ���ʹ��Ƥ�ʼ������ơ���������ʹ�ü��أ��ɼ��ٷ����ķ�����ʹ������ϸ���ɷֵ����պͷ�ֹ����ά���ݱ䡣Ƥ�ʼ��ؿɵ�����֢�����߹��̣��������߸�����ĺ��������Ʒ����ھ���ϸ���Ĺ��ܣ����Ӱ��T�ܰ�ϸ�������ã�ʹ���ݾ���ϸ���������������ӽ��͡�
1.Ƥ�ʼ��� ����Ϊ���Ƶ���ѡ����Ч���������⣬������Ч����15%��50%��ƽ��20%���ҡ�
������(ǿ����)��ʹ�ã�Ŀǰ�����ϵ�ͳһ�ľ���ǰհ�Զ����о������Ʒ�������ƾ�ٴ�����������ƣ���ʼ�����Ƽ�������1��1.5mg/(kg��d)�ڷ������ٴ�֢״����2��3�ܺ�����30��40mg/d�����й۲�3��6���£��������ȶ���������15��30mg/d��ά��1�����á�
Ƥ�ʼ�������IPF����һ���ֲ��˲��ܿ��Ʋ��飬��ʱ������������ʻ�������������һϵ�б�����Ϊ��Ƥ�ʼ���������Ч�Ļ����û���ô���ҩ�������һ�����ã������������Ʒ�������������Ⱦ�������мƻ���ǰհ���ٴ�������ۡ�
2.��������(CTX) һ������100��150mg/d�ڷ�������400mgע��1��1�Σ���200mg����1��2�Ρ������ɴ�8��12g����ϸ���������ֲ�����4000/mm3��
�װ����ʿڷ���Ϊ���㣬10mgÿ��1�οڷ���
3.��ҩ���� Ҳ�б�������ҩ����Ԥ�����Ʒ���ά���Ķ���ʵ�����������⡣��Ϊ���ο���ͨ���������弰�ξֲ�����������Ӧ���������������˺ͷ���ά����
������֢���ư���
�����Ʒ�������ϸ���������Ⱦʮ����Ҫ��
����ֲ�ѱ���Ϊ�������Ʒ���ά���Ĺ��Ϸ�����һЩ�����Ƚ������ѿ�չ���յ�Ч����



 ���в�ѧ
���в�ѧ
 ����
����
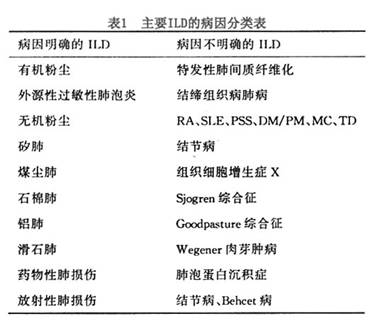
 ��������
��������
 �ٴ�����
�ٴ�����
 ����֢
����֢
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���
 �������
�������
 ����
����
 Ԥ��
Ԥ��
 Ԥ��
Ԥ��